Häufige bakterielle Infektionen des Genitales:
Eine Infektion mit Chlamydien zählt zu den häufigsten bakteriellen STDs in Europa. Bei Frauen verläuft sie in bis zu 80% asymptomatisch, bleibt daher oft unerkannt aber kann Spätfolgen wie chronische Unterbauchbeschwerden, unerfüllten Kinderwunsch od. eine extrauterine (außerhalb der Gebärmutterhöhle bestehende) Schwangerschaft verursachen. Ein anderes Bakterium, welches im Zusammenhang mit fehlendem Kinderwunsch od. Frühgeburt steht, sind Mykoplasmen. Besonders häufig ist auch die bakterielle Vaginose, die durch ein Überwuchern von unterschiedlichen Bakterienstämmen und einer gleichzeitigen Verminderung der normalen Scheidenflora gekennzeichnet ist.
Ebenfalls sehr häufig ist die Gonorrhoe („Tripper“), welche durch Gonokokken-Bakterien verursacht wird. Beim Mann kommt es meist zu einer Entzündung der Harnröhre, bei der Frau zu einer Entzündung des Gebärmutterhalses, der Vaginalschleimhaut oder der weiblichen Geschlechtsdrüsen. Klinisch kommt es zum eitrigen Ausfluss und Schmerzen beim Harnlassen. Eine weitere Folge, sowohl beim Mann als auch bei der Frau, können Sterilität od. auch eine Ausbreitung der Infektion auf das Bauchfell oder den gesamten Körper (Gonokkoken-Sepsis) sein. Gonokokken können auch durch Oral-oder Analverkehr auf die Rachen-oder Darmschleimhaut übertragen werden. Eine Gonokokkeninfektion während der Schwangerschaft kann zu ernsthaften Komplikationen des Fötus führen od. bei Geburt zu einer Augeninfektion (Gonoblennorrhoe) mit möglicher Blindheit des Neugeborenen führen.
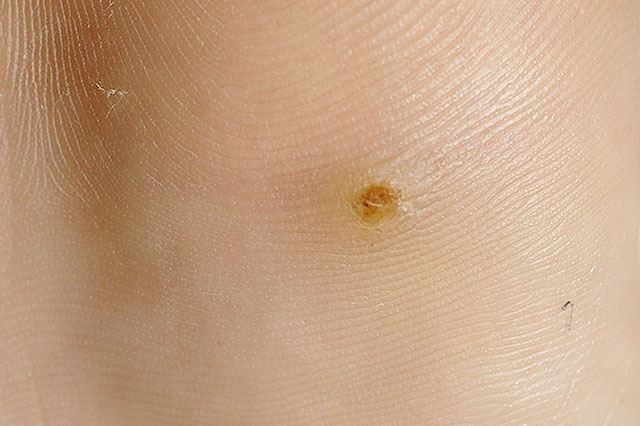
Syphilis (Lues, „harter Schanker“, „Franzosenkrankheit“) wird durch das Bakterium Treponema pallidum verursacht. Die Übertragung erfolgt in der Regel durch sexuelle Kontakte, kann aber auch von der erkrankten Mutter im Rahmen der Geburt auf ihr Kind übertragen werden. Die Infektion verläuft stadienhaft, wobei zu Beginn ein schmerzloses, hartes und meist nässendes Schleimhautgeschwür am Ort des Eindringens (Penis, Schamlippen, Scheide od. auch After) auftritt. Im weiteren Verlauf kommt es über den Blut-oder Lymphweg zur Ausbreitung des Erregers mit Allgemeinsymptomen (Fieber, Gelenks-und Muskelschmerzen, etc. ) und Lymphknotenschwellungen.
An der Haut können verschiedene Hautveränderungen auftreten wie z.B. ein nicht-juckender Hautausschlag am Stamm oder im Bereich von Hand-und Fußsohlen oder auch Knötchen im Bereich des Genital-od. Analbereiches. Manche Betroffene leiden auch unter einem mottenfraßähnlichen Haarausfall. Anschließend verschwinden zumeist die Symptome und treten nach Monaten od. Jahren in das nächste Stadium über, das neben unterschiedlichsten Hauterscheinungen vor allem zu Folgeschäden an Gefäßen, Organen (z.b. Herzklappeninsuffizienz) od. Nerven (Sehstörungen) führen kann. Wenn die Syphilis nicht behandelt wird, kann sie nach weiteren Jahren neurologische Schäden verursachen, die zu stichartigen Schmerzen in Bauch und Beinen, Gangunsicherheiten, Gefühlsstörungen oder anderen Lähmungserscheinungen führen können. Schäden am Gehirn können von psychischen Auffälligkeiten bis hin zur Demenz führen.
Häufige Pilzinfektionen des Genitales:
Unter einer genitalen Candidose versteht man eine Pilzinfektion des Genitales mit einem Hefepilz welcher weitverbreitet ist und auch häufig im Darm des Menschen vorkommt.
Eine genitale Candidose bei der Frau tritt häufig in der Scheide auf, kann aber auch in der Harnröhre oder Harnblase auftreten und verursacht stark juckende, rötliche Hautveränderungen. Meist kommt es auch zu einem weißlichen Ausfluss. Beim Mann kommt es zu einer mehr oder wenig starken Entzündung der Eichel und der Vorhaut, selten auch der Harnröhre bzw. der Harnblase oder der Prostata. Risikofaktoren für eine genitale Candida stellen ein schlecht eingestellter Diabetes, Immunschwäche sowie eine Antibiotikabehandlung dar.
Häufige virale Infektionen des Genitales:
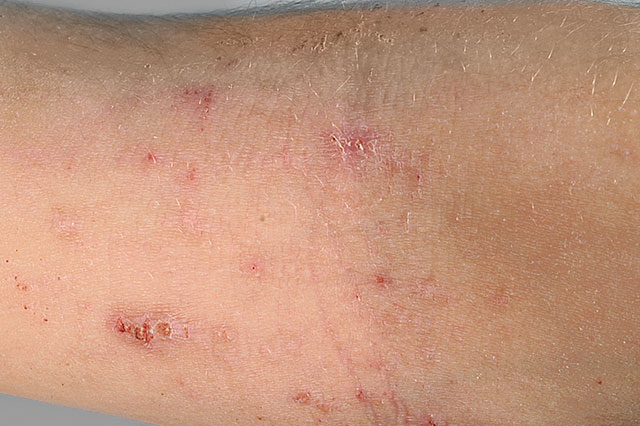
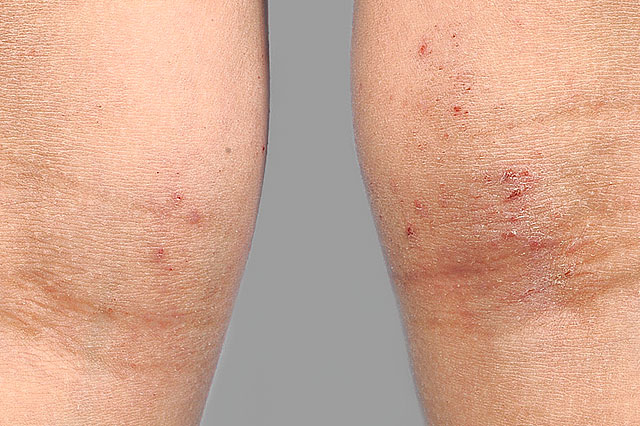
Der Herpes genitalis (Genitalherpes) wird fast zu 80% durch eine Infektion mit Herpes simplex Typ 2, das fast ausschließlich beim Geschlechtsverkehr übertragen wird verursacht. Nach erfolgter Infektion, verbleibt das Herpesvirus lebenslang in den Nervenwurzeln. Durch bestimmte Faktoren (wie Sonne, Stress, Krankheit, Hormonschwankungen, Abwehrschwäche) kann das Virus reaktiviert werden und bricht dann in Form von schmerzhaften, gruppierten Bläschen im Bereich der Scheide od. des Penis, aber auch im Bereich des Anal- od. Rektalbereiches auf. Bei ausgeprägtem Befall od. bei Immunschwäche können auch flächenhafte Geschwüre und Fieber auftreten.
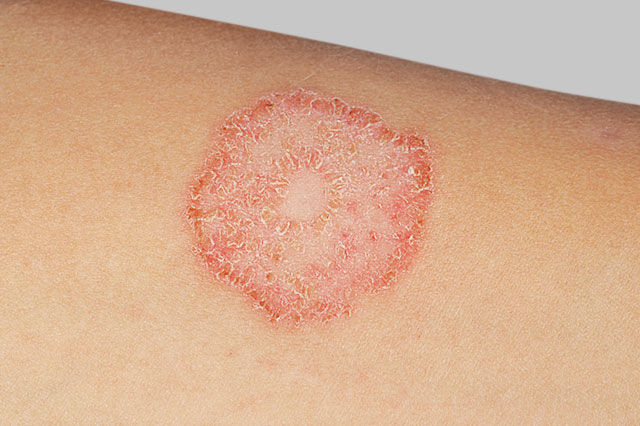
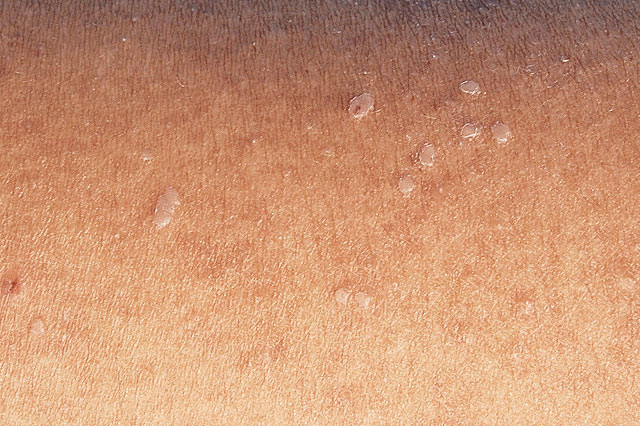
Feigwarzen (Condylome) sind Hautwucherungen, die durch Geschlechtsverkehr od. engen körperlichen Kontakt übertragen und durch humane Papillomaviren (HPV-Viren) ausgelöst werden. Am Beginn der Erkrankung zeigen sich kleine rötlich bis grau-bräunliche Warzen, die im Genitalbereich von Frau und Mann zu finden sind.
Erst Monate bis Jahre nach Kontakt mit den HPV-Viren kommt es zur Entwicklung der Feigwarzen. Es gibt rund 100 verschiedene HPV-Typen, wobei die Hochrisikotypen besondere Bedeutung haben, da diese bei Frauen Gebärmutterhalskrebs und beim Mann das Peniskarzinom auslösen können.
Man kann sich mittlerweile durch eine Impfung vor den wichtigsten HPV-Typen schützen. Nach 3 Teilimpfungen hat man eine vollständige Immunisierung aufgebaut.
Eine bedeutsame Erkrankung, die ebenfalls durch Geschlechtsverkehr übertragen wird, stellt die HIV (engl. Humane Immunodeficiency Virus) bzw. AIDS (engl. „Aquired Immune Deficiency Syndrome) Erkrankung dar. Die Infektion erfolgt hier durch Retroviren (HIV-1 od. HIV-2). Am weitaus häufigsten wird das HIV Virus durch ungeschützten Geschlechtsverkehr mit einem infiziertem Partner od. Partnerin übertragen. Das Virus befällt die Immunzellen des Körpers und führt mit fortschreitender Erkrankung zu einer Abnahme dieser Zellen und folglich zu einer Immunschwäche. Als Folge davon ist das Immunsystem nicht mehr in der Lage den Organismus vor Krankheiten zu schützen.
Auch die HIV Erkrankung verläuft in Stadien, wobei die frühe Krankheitsphase oft unbemerkt bleibt. Nach Tagen bis Wochen nach der Ansteckung kann es zu Allgemeinsymptomen kommen, die einem Virusinfekt (Hautausschlag, Fieber,. Gelenksbeschwerden, Lymphknotenschwellungen) ähneln. Nach einer relativ langen Periode (bis zu 10 Jahren) ohne Symptome, kommt es schließlich zum gehäuften Auftreten von Infektionen (z.B. Pilzinefktionen, Herpes, Gürtelrose). Im weiteren Verlauf ist das Immunsystem so geschwächt ,dass es nicht mehr in der Lage ist, Krankheitserreger abzuwehren, die für den gesunden Menschen in der Regel keine Gefahr darstellen (sog. opportunistische Infektionen). In diesem Stadium spricht man schlussendlich von einer AIDS Erkrankung und ohne Therapie, sterben die Betroffenen früher oder später zumeist an opportunistischen Infektionen.
HIV kann heute jedoch mit einer Kombination von virushemmenden Medikamenten sehr erfolgreich behandelt werden, sodass bei frühzeitiger und lebenslanger Therapie, der Ausbruch von Infektionen, die durch die Immunschwäche bedingt sind, weitgehend vermieden werden kann.