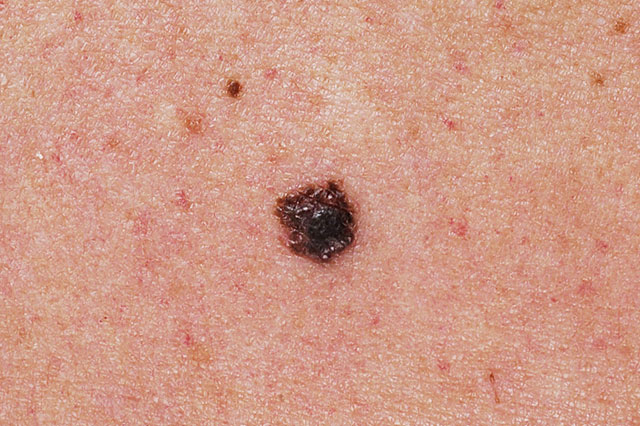
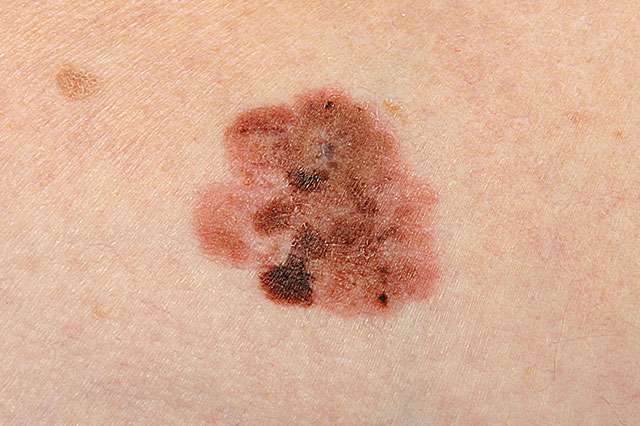
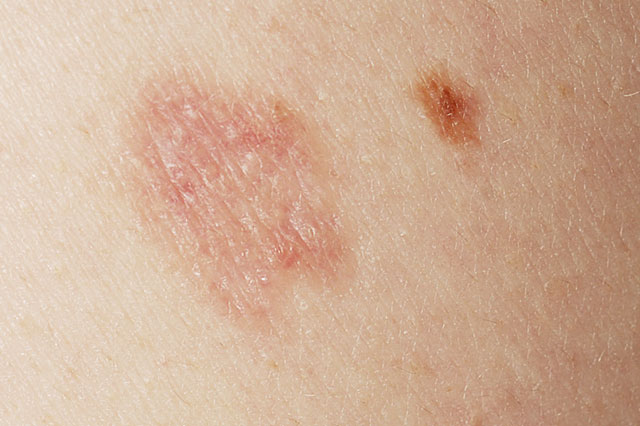
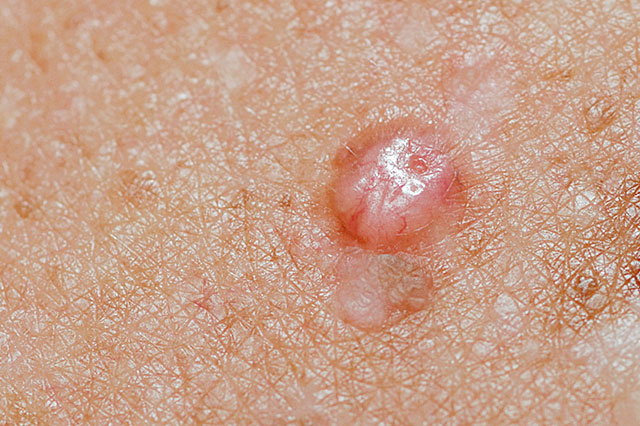
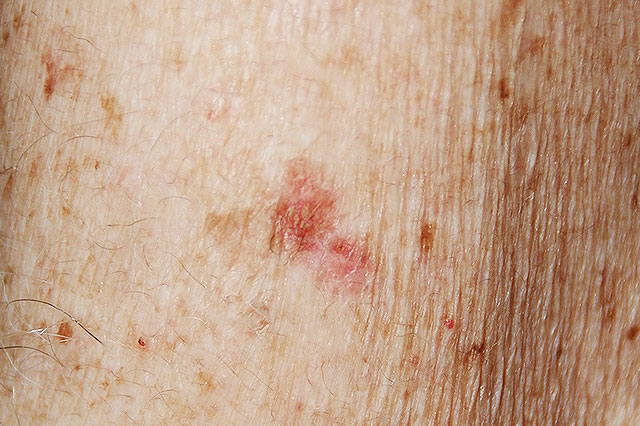
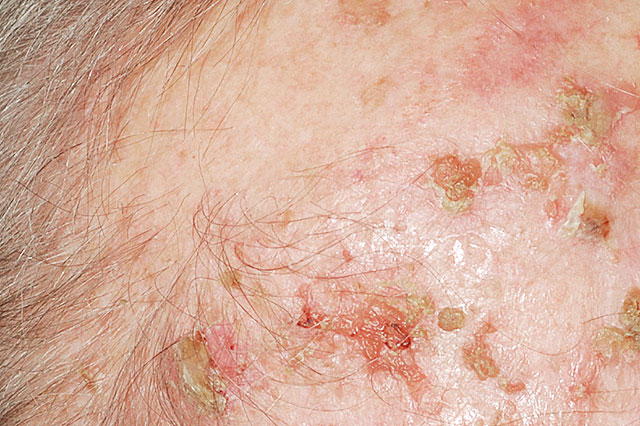
Die ABCD Regel dient der Beurteilung von Muttermalen:
A-Asymmetrie: ein Melanom wächst stärker in eine Richtung und ist daher oft asymmetrisch
B-Begrenzung: Melanome weisen oft eine zackige und unregelmäßige Begrenzung auf.
C-Colorit: Melanome können verschiedene Farbtöne von braun, schwarz, grau bis rot aufweisen. Gutartige Muttermale zeigen eher ein einheitliches Bild von hell-dunkelbraunen Farbtönen.
D-Durchmesser: Muttermale bleiben eher gleich groß, Melanome zeigen ein Größenwachstum. Bei Muttermalen die größer als 5 mm sind, ist eine Kontrolle beim Hautarzt empfohlen.
E-Enlargement: Melanome wachsen rasch, Muttermale hingegen eher langsam. Warnsignale sind auch Juckreiz, Brennen, ein Fremdkörpergefühl, eine Blutung od. eine Entzündung im Bereich des Muttermals sowie neuentstehende Muttermale.
7 Sonnenregeln
1. Mittagssonne meiden
2. 3xH: Hut, Hemd und Hose schützen vor starker Sonneneinstrahlung
3. Richtiger Sonnenschutz: Creme am besten 30 min. vor dem Sonnenbad auftragen, damit der Sonnenschutz die optimale Wirkung erreicht. Nach 2 Std. wiederholtes Auftragen.
4. Achtung vor indirekter Sonne: auch im Schatten scheint die Sonne mit einer Intensität von bis zu 50%. Im Wasser, Sand oder Schnee ist die Intensität durch Reflexion der Sonnenstrahlen sogar bis zu 85%.
5. Sonnenbrand löschen: bei leichten Rötungen kühlende Produkte aus der Apotheke. Bei starker Rötung oder Blasenbildung unbedingt ärztliche Kontrolle.
6. Achtung bei Medikamenteneinnahme: unter Einnahme mancher Medikamente (z.B. Tetrazyklin-Antibiotika) wird die Lichtempfindlichkeit der Haut erhöht und und somit auch das Risiko für einen Sonnenbrand.
7. Beobachtung rettet Leben: Selbstkontrolle der Haut kann Leben retten.
1 x jährlich Kontrolle beim Hautarzt
Richtige Wahl des Sonnenschutzmittels:
Nur wer sich richtig eincremt, hat einen ausreichenden Schutz.
Die EU empfiehlt eine Menge von 6 Teelöffeln anzuwenden: 1TL für Gesicht, 1TL für die Arme, 1TL für Oberkörper, 1 TL für Rücken, je 1 TL für jedes Bein
Wichtig ist, Sonnenschutzmittel an die Bedürfnisse der Haut anzupassen. Für trockene Haut ist eine fettreiche Creme geeignet und für eine Mischhaut eher ein Gel oder Fluid.
Ich empfehle grundsätzlich einen hohen Lichtschutzfaktor LSF 50 mit fotostabilem UVA/UVB Breitbandfilter.
Sonnenschutz für Kinder
Die Haut von Kindern ist sehr empfindlich und kann noch nicht ausreichend bräunen. Daher bekommen Kinder besonders rasch einen Sonnenbrand. Besonders wichtig ist der textile Sonnenschutz mit Kopfbedeckung, langen Ärmeln und Schuhen, welche die Fußrücken vor Sonne schützen. Hände, Nacken, Ohren und Gesicht sollten mit hochpotenten (ausschließlich LSF 50!), mineralischen Sonnenschutzmitteln eingecremt werden. Sonnenbrände in der Kindheit gehen mit einem hohen Risiko einher, später an Hautkrebs zu erkranken.